Das PDF dient ausschließlich dem persönlichen Gebrauch! - Weitergehende Rechte bitte anfragen unter: nutzungsrechte@asu-arbeitsmedizin.com.
The New Cannabis Act and Its Consequences for Occupational Health Practice
The Cannabis Act (CanG for short) legalized private cultivation by adults for personal use as well as the communal, non-commercial cultivation of cannabis in cultivation associations. This means that employers can no longer generally prohibit recreational use by their employees. On the other hand, DGUV Regulation 1 still applies to workplaces, according to which intoxication caused by alcohol or drugs may not be tolerated in the workplace. However, intoxication caused by cannabis is not as easy to objectify as alcoholization. What are the consequences of the new legal situation for us in occupational medicine? Kristin Hupfer et al.
Einleitung
Schon in der Koalitionsvereinbarung 2021 hatte die Ampelkoalition beschlossen, dass eine Teillegalisierung von Cannabis erfolgen soll. Die Koalition argumentierte, dass der Konsum trotz Verbot und Strafverfolgung in den letzten 20 Jahren stetig angestiegen ist. Sie verspricht sich durch die veränderte Drogenpolitik
Erklärtes Ziel der Koalition ist dabei, den Konsum mit Hilfe der verbesserten Präventionsmöglichkeiten einzudämmen: „Wichtig ist es, bei den fachlichen Beratungen die Bereiche Jugend- und Gesundheitsschutz besonders in den Fokus zu rücken. Denn am Ende sollen in Deutschland natürlich nicht mehr, sondern weniger Jugendliche Cannabis konsumieren“ (B. Blienert, Drogenbeauftragter, November 2022).
Ursprünglich sollte es Erwachsenen in ganz Deutschland möglich sein, eine begrenzte Menge von Cannabis flächendeckend in lizensierten Geschäften zu kaufen. Da dies jedoch mit dem EU-Recht derzeit nicht vereinbar erscheint, ergaben sich umfangreiche Änderungen in der Umsetzung der rechtlichen Grundlage.
Aktuelle gesetzliche Regeln zu Cannabisbesitz, -erwerb und -vertrieb
Prävalenz des Cannabiskonsums
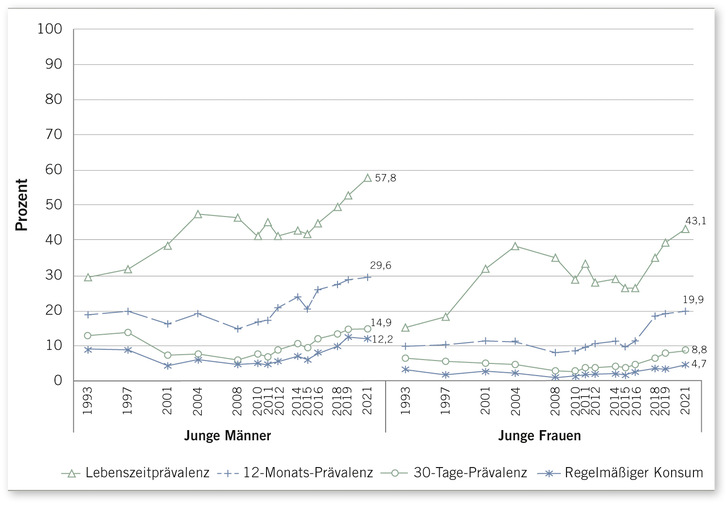
Nach Alkohol und Nikotin ist Cannabis die am dritthäufigsten genutzte Droge in Deutschland. Die Lebenszeitprävalenz des Cannabiskonsums steigt seit Jahrzehnten an. Während 1993 bei jungen Menschen zwischen 18 und 25 Jahren die Lebenszeitprävalenz 22 % betrug, hat sie sich 2021 mit 51 % mehr als verdoppelt. Bei den 14- bis 24-Jährigen liegt sie bei 40,6 % (BZgA 2022; s. ➥ Abb. 1).
Die 12-Monats-Prävalenz der 18- bis 25-Jährigen stieg demnach im Zeitraum von 1993 bis 2021 von 15 % auf 25 % an, der mindestens 10-malige Konsum in den letzten 12 Monaten von 7 % auf 14 %. Die 12-Monats-Prävalenz des Cannabiskonsums bei den 18- bis 59-Jährigen stieg zwischen 1995 und 2021 von 4,5 % auf 10 %.
Dabei besteht ein starkes Altersgefälle: 2021 lag die Ein-Jahres-Prävalenz in der Altersgruppe der 21- bis 24-Jährigen bei 25 %, in der Altersgruppe der 30- bis 39-Jährigen bei 11 %, in der Gruppe der 40- bis 49-Jährigen bei 5 % und bei den über 60-Jährigen nur noch bei 1,6 % (BZgA 2022).
Die große Mehrheit der Cannabisnutzenden zählt zu den Gelegenheitskonsumierenden, wobei 0,6 % der Deutschen die Kriterien für einen Missbrauch und 0,6 % die einer Abhängigkeit erfüllen (Hoch 2018). Zum Vergleich: Bei Alkohol erfüllen 2,8 % der Deutschen die Kriterien für einen Missbrauch und 3,1 % die einer Abhängigkeit (DHS: Jahrbuch Sucht 2024, s. „Weitere Infos“).
Die meisten Cannabiskonsumierenden mit Missbrauchs- oder Abhängigkeitsdiagnosen gelangen auch ohne professionelle Therapie wieder zu moderaten Konsummustern oder zur Abstinenz. Die Anzahl der Inanspruchnahme ambulanter oder stationärer therapeutischer Unterstützung wegen Cannabisproblemen steigt jedoch seit vielen Jahren an. Möglicherweise ist das auch im Zusammenhang damit zu sehen, dass sich durch den erhöhten Tetrahydrocannabinol (THC)-Gehalt der illegal gehandelten Cannabiszubereitungen und durch gefährliche Beimengungen die Gefährlichkeit eines Konsums erhöht hat. Damit ist eine längsschnittliche Betrachtung von Therapiebedürftigkeit und -inanspruchnahme nur bedingt aussagekräftig. 2021 waren von den Personen, die wegen stoffgebundener Suchtmittelprobleme stationäre professionelle Suchthilfe in Anspruch nahmen, 63 % wegen einer Alkoholabhängigkeit in Behandlung, 10 % wegen einer Cannabisabhängigkeit (Jahrbuch Sucht 2023).
Zu Wirkungen und Nebenwirkungen des Cannabiskonsums
Cannabis ist eine seit Jahrtausenden kultivierte Nutzpflanze. Verwendung fanden die Hanffasern zur Textil- und Seilherstellung, aus Samen wurde Öl gewonnen, aber auch die Rauschwirkung der Blüten und des Harzes ist seit über 4000 Jahren bekannt und beschrieben (Hoch u. Preuss 2024). Von 1880–1964 wurde Cannabis von zahlreichen Pharmafirmen unter anderem mit den Indikationen Schmerz, Asthma, Schlafstörungen und Angst angeboten, bis es dann im Rahmen des Europäischen Einheitsabkommen zu Betäubungsmitteln verboten wurde. In den Cannabispflanzen sind ca. 120 verschiedene Cannabinoide enthalten. Bedeutungsvoll für die Wirkung sind im Wesentlichen Cannabidiol (CBD) und vor allem Delta-9-THC und dessen schnelllebiges Abbauprodukt THC-OH. Der weitere Abbau des THC erfolgt über die THC-Carbonsäure, diese ist nicht mehr psychoaktiv wirksam, jedoch noch wochenlang in Blut und Urin nachweisbar. Quantitativ bestimmt gibt sie einen Hinweis auf die Intensität des Cannabiskonsums.
Der zweite psychoaktiv wirksame Bestandteil der Pflanze Cannabidiol (CBD) ist angstlösend, krampflösend, entzündungshemmend und stimmungsaufhellend, führt jedoch nicht zur Berauschtheit oder Gesundheitsproblemen und ist daher frei verkäuflich.
Cannabis dockt an das endogene Cannabinoidsystem (ECS) an. Die Rezeptoren sind im gesamten Körper verteilt. Sie sind beteiligt an der Regulierung von Wachstum, Appetit, Schlaf-Wach-Rhythmus, Körpertemperatur, Darmmotilität, Immunsystem, Schmerz, Gedächtnis, Lernen und Emotionen.
Die Cannabinoid-Rezeptoren (CB1) sind vor allem im zentralen Nervensystem (ZNS), aber auch im peripheren Nervensystem (z. B. Darmganglien) nachweisbar und beeinflussen unter anderem das dopaminerge System, weiterhin auch das glutaminerge, das Monoaminooxidasen (MAO)- und das Opioidsystem. Die CB2-Rezeptoren sitzen vor allem in Immunzellen und dämpfen über die Hemmung der Zytokine die Entzündungsreaktion.
Der Cannabiskonsum kann zu Entspannung und Angstlösung, einer Intensivierung des Gefühlslebens, einem Gefühl der innigen Verbundenheit und insgesamt zu einem positiveren Lebensgefühl führen (Hoch u. Preuss 2024). Die Wirkung kann aber unabhängig von der Pharmakologie der Substanzen je nach Individuum und Situation sehr unterschiedlich sein (z. B. Blätter 2007) und vor allem bei unerfahrenen Konsumierenden zu Derealisations- und Depersonalisationserlebnissen führen sowie zu Übelkeit und Erbrechen. Selten, vor allem bei sehr hohen Dosierungen können wahnhafte Erlebnisse und Halluzinationen auftreten.
Gedächtnis, Reaktionsgeschwindigkeit und Konzentration sind unter Cannabiseinfluss beeinträchtigt. Weitere Begleitwirkungen des akuten Cannabisgebrauchs sind gerötete Bindehäute der Augen, Mundtrockenheit, eine Appetitsteigerung und eine Herzfrequenz- und Blutdrucksteigerung.
Als langfristige Gefahren vor allem bei hohem und regelmäßigem Konsum sind Zahnfleischwucherungen, Atemwegserkrankungen (bei Raucherinnen und Rauchern), Zyklusstörungen bei Frauen und Spermienverlust bei Männern zu nennen.
Bei frühem Konsumbeginn, langjährigem und nahezu täglichem Gebrauch von Cannabis sowie genetischer Disposition steigt laut der CaPRis-Studie (Hoch 2018) außerdem das Risiko für psychische Erkrankungen wie Depression und Psychosen. Inwiefern kognitive Einschränkungen nach langem, intensivem Konsum dauerhaft anhalten, ist wissenschaftlich noch nicht vollständig geklärt (Solmi et al. 2023). Ein Gelegenheitskonsum scheint das jedenfalls nicht zu verursachen.
Aber auch psychosoziale Folgen wurden beschrieben: Menschen, die häufig Cannabis rauchen, brechen öfter Schule und Ausbildung ab und haben insgesamt niedrigere Bildungsabschlüsse (Hoch et al. 2018). Andererseits ist die Quote an Cannabiskonsumenten an Gymnasien höher als an Realschulen (12-Monats-Prävalenz von 26,3 % versus 23,6 %) und höher bei 15-Jährigen aus wohlhabenden Familien im Vergleich zu Familien mit niedrigem Einkommen der Eltern (10,5 % versus 8,5 %; BZgA 2022)
Etwa 9 % der Konsumenten entwickeln zumindest zeitweise Symptome eines Missbrauchs oder einer Abhängigkeit (Hoch et al. 2018). In der überwiegenden Anzahl der Fälle bildet sich diese jedoch ohne professionelle Therapie nach wenigen Jahren wieder zurück.
Insgesamt werden laut Studienlage als Risikofaktoren für cannabisbezogene Probleme neben der genetisch bestehenden Vulnerabilität ein frühes Einstiegsalter, ein intensiver Konsum und der Co-Konsum von Tabak genannt (Hoch et al. 2018).
Pharmakokinetik des Cannabiskonsums und die Konsequenzen für die Grenzwertbestimmung
Bei inhalativem Cannabiskonsum beginnt die Wirkung schon nach ca. 10 Sekunden, der Rauschzustand ist in den ersten 20–30 Minuten am intensivsten und klingt im Laufe von 3–4 Stunden ab. Die Halbwertszeit beträgt etwa 20 Minuten, so dass nach einer Stunde noch ca. 10% der Maximalkonzentration im Blut nachweisbar sind (THC-Pharmakokinetik-Kurve von Prof Graw, Rechtsmedizin der LMU- München).
Nach oraler Aufnahme setzt die Wirkung erst nach 1–3 Stunden ein, die Konzentrationskurve von THC läuft wesentlich flacher, und die Wirkung hält länger an. Die Bioverfügbarkeit beträgt 20–30 %, wenn der Stoff erhitzt wird, wodurch die inaktive Tetrahydrocannabinolsäure in das aktive THC umgewandelt wird (Hoch et al. 2018).
In einer Metaanalyse experimenteller Studien wurde zu einer Wartezeit von 5 Stunden nach inhalativem Konsum geraten, um Beeinträchtigungen der Fahrtüchtigkeit sicher auszuschließen (McCartney et al. 2021). Bei häufigem oder regelmäßigem Konsum findet sich dagegen nach spätestens 3 Stunden keinerlei Beeinträchtigung mehr, obwohl diese Konsumierenden durchgängig THC-Spiegel im Serum aufweisen, teilweise über 3,5 ng. Folglich ist die Länge der Nachweisbarkeit von THC im Blut abhängig von der Konsumfrequenz. Bei Personen mit einem höchstens einmal wöchentlichen Cannabiskonsum – in der wissenschaftlichen Literatur häufig als „Gelegenheitskonsumierende“ bezeichnet – ist eine Konzentration von 1 ng THC/ml im Blutserum oder mehr bis maximal 12 Stunden nach dem Konsum zu erwarten (Huestis et al. 1992), typischerweise fällt das THC aber schon nach 5–8 Stunden unter 1 ng/ml (Tönnes et al. 2015).
Bei häufigerem Konsum kann sich das THC im Fettgewebe anreichern und somit über viele Wochen nachgewiesen werden (selbst nach wochenlanger Cannabisabstinenz), wobei in Fahrsimulatortests bei diesen Personen schon 3 Stunden nach inhalativem Konsum keine messbare Beeinträchtigung mehr besteht (Peng et al. 2020). Drummer et al (2020) fanden unter 7 ng THC/ml Serum kein erhöhtes Unfallrisiko.
Die Bundesregierung berief 2023 eine interdisziplinäre Expertengruppe aus den Bereichen Medizin, Recht, Verkehr und Polizei, die bis zum 31.03.2024 einen Grenzwert für THC im Blut bei Teilnahme im Straßenverkehr empfehlen sollte. Nach Sichtung und Prüfung qualitativ hochwertiger Studien und Metaanalysen empfahl diese Kommission, den Grenzwert auf 3,5 ng/ml im Blutserum festzulegen und gab folgende Begründungen:
Ein Teil der Gelegenheitskonsumierenden zeigt bei 2–5 ng/ml erste Zeichen einer Beeinträchtigung in der Feinmotorik (Ramaekers et al. 2006), diese entspricht in etwa der Beeinträchtigung bei 0,2 Promille Blutalkoholkonzentration (Irwin et al. 2017).
Bei einem Grenzwert von 3,5 ng/ml THC im Blutserum können Gelegenheitskonsumierende und Konsumierende mit mittlerer Konsumhäufigkeit ein adäquates Trennverhalten zwischen Konsum und Führen eines Kraftfahrzeugs (Kfz) im Straßenverkehr einhalten, ohne oberhalb des THC-Grenzwerts zu liegen.
Da unter 7 ng/ml kein erhöhtes Risiko, einen Unfall zu verursachen, besteht (Drummer et al. 2020), existiert bei 3,5 ng/ml noch ein genügend großer Sicherheitsabstand.
Erst bei 11,5 ng/ml wurde bei cannabisbeeinträchtigten Fahrerinnen und Fahrern eine Leistungsbeeinträchtigung im Spurhalten entsprechend einer Blutalkoholkonzentration (BAK) von 0,5 Promille festgestellt (Hartmann et al. 2015).
Intensiver konsumierende Personen, die täglich oder mehrmals täglich konsumieren, würden allerdings selbst bei diesem Grenzwert von 3,5 ng/ml durchgängig als beim Führen eines Kfz im Straßenverkehr unter Cannabiseinfluss stehend betrachtet, auch wenn sie in Fahrsimulatortests keine Auffälligkeiten zeigen. Das Autorenteam und auch der ADAC empfehlen daher, einen Speicheltest als Vortest durchzuführen. Dieser ist üblicherweise nur 6 Stunden bis 2 Tage nach Cannabiskonsum noch positiv.
Der Cannabisschnelltest aus dem Urin (Immunassay) ist dahingegen weniger geeignet: Er reagiert vor allem auf die unwirksamen Abbauprodukte von THC und kann noch mehr als 6 Wochen nach dem letzten Konsum positiv sein, da das inaktive Abbauprodukt von THC, die Carbonsäure, sich im Fettgewebe anreichert und dann über Monate sukzessive freigegeben wird. Daher ist damit zu rechnen, dass bei Anwendung von Urintests erheblich mehr Bluttests veranlasst werden müssen, da viele Menschen, die Fahren und Cannabiskonsum trennen, im Urintest wegen der langen Nachweisbarkeit der inaktiven Abbauprodukte noch positiv sind.
Konsequenzen der Teillegalisierung von Cannabis für arbeitsrechtliche Regularien und für die arbeitsmedizinische Tätigkeit
Seit dem 01.04.24 ist für Erwachsene Besitz von bis zu 30 g Cannabis (18–21 Jahre) beziehungsweise 50 g (über 21 Jahre) zum Eigenkonsum erlaubt. Für den Arbeitskontext gilt für Beschäftigte weiterhin, dass sie unbeeinträchtigt zur Arbeit erscheinen müssen, wenn sie einen Cannabis-Freizeitkonsum betreiben. Insofern gelten jetzt prinzipiell dieselben Regeln wie bei Alkoholkonsum.
Gemäß den Berufsgenossenschaftlichen Regeln dürfen Beschäftigte, die durch Alkohol, Drogen oder Medikamente berauscht sind und damit erkennbar nicht in der Lage sind, eine Arbeit ohne Gefahr für sich oder andere auszuführen, nicht mit dieser Arbeit beschäftigt werden (DGUV 1 §7). Gleichermaßen gilt für die Beschäftigten die Pflicht, sich nicht durch berauschende Mittel in einen Zustand zu versetzen, der zur Eigen- oder Fremdgefährdung führen kann (DGUV 1 § 15). Damit sind Vorgesetzte verpflichtet, berauschten Beschäftigten die Weiterarbeit zu untersagen und für einen sicheren Heimweg Sorge zu tragen. Es muss allerdings ein begründbarer Verdacht auf eine Berauschtheit bestehen. Wer ordnungsgemäß arbeitet, darf nicht zu einem Drogentest gedrängt werden. Random-Screenings sind in Deutschland verboten. Ausführliche arbeitsschutzrechtliche Erläuterungen dazu finden sich bei Aligbe (2024).
Weitere Regeln zum Thema Suchtmittel können in den Betriebsvereinbarungen, die zwischen Betriebsräten und Betriebsleitungen ausgehandelt worden sind, festgehalten sein: So können zum Beispiel der Konsum während der Arbeitstätigkeit und das Einführen der Drogen auf das Betriebsgelände verboten sein.
Es kann auch geregelt sein, dass Beschäftigte bei Verdacht auf Berauschtheit im werksärztlichen Dienst vorgestellt werden und von dort eine Stellungnahme abgegeben werden soll, ob Arbeitsfähigkeit besteht. Bevor allerdings dort ein Urin-, Speichel- oder Bluttest zur eventuellen Entlastung hinsichtlich eines Drogenverdachts durchgeführt wird, muss natürlich das schriftliche Einverständnis der oder des Beschäftigten eingeholt werden.
Im Falle eines vermuteten Alkoholkonsums kann mittels einer Alkometermessung (natürlich auch nur mit Einverständnis) umgehend Klarheit geschaffen werden.
Ein positiver Drogenschnelltest aus Urin oder Speichel ohne weitere Auffälligkeiten bietet allerdings nicht die notwendige Sicherheit, um eine Arbeitsunfähigkeit zu begründen und zu attestieren, denn Schnelltests sind, wie oben ausgeführt, manchmal falsch-positiv, ohne dass später in einer gaschromatisch-massenspektrometrischen (GC/MS) Messung überhaupt diese Droge bestätigt werden kann, und sie weisen nicht nur die aktive Droge, sondern die noch wochenlang nachweisbaren Abbauprodukte der Droge nach (insbesondere beim Urintest). Auch der von dem Expertenrat und dem ADAC empfohlene Speicheltest, der 6 Stunden bis maximal 2 Tage nach Konsum noch positiv ist, ist als Beweismittel allein nicht ausreichend. Daher muss im Zweifel wie im Straßenverkehrsrecht nach einem positiv ausgefallenen Screening-Vortest eine
Blutabnahme erfolgen und das Serum mittels GC/MS-Technologie quantitativ nach der eigentlichen Wirksubstanz Delta-9-THC untersucht werden.
Wenn Beschäftigte offensichtlich unter dem Einfluss von Drogen stehen, kann umgehend auch ohne Vorliegen eines Blutwerts Arbeitsunfähigkeit bescheinigt werden; das Ergebnis des an diesem Tag abgenommenen Bluttests bestätigt dann voraussichtlich diese Einschätzung. Bei sonst unauffälligen Beschäftigten (keine Koordinationsprobleme, keine verlangsamten Reaktionen, kein Erregtheitszustand, keine äußeren Stigmata) kann jedoch lediglich festgestellt werden, dass eine leichtere Beeinträchtigung nicht sicher ausgeschlossen werden kann, auch wenn sie bei der Untersuchung nicht erkennbar war.
Ob diese Beschäftigten dann noch weiter mit unkritischen Tätigkeiten beschäftigt werden oder ob sie sicherheitshalber für diesen Tag freigestellt werden, entscheiden Vorgesetzte oder eine Betriebsvereinbarung. Ärztlicherseits muss wie im Verkehrsrecht die Möglichkeit eröffnet werden, mittels Blutuntersuchung gegebenenfalls belegen zu können, dass keine Droge im Blut nachweisbar ist (bzw. nach endgültiger Festlegung des Grenzwertes für Cannabis weniger als 3,5 ng THC im Serum). Das Ergebnis kann erst einige Tage später im Nachgang mitgeteilt werden und begründet dann ein eventuelles disziplinarisches Vorgehen. Wenn die Beschäftigten durch das Ergebnis entlastet werden, bestand keine selbst verschuldete Einschränkung der Arbeitsfähigkeit. Solchen Mitarbeitenden darf dann kein weiterer Nachteil entstehen.
Betriebsärztinnen und -ärzte, die nur zeitweise vor Ort sind, müssen sich einen Anbieter (Klinikambulanz oder niedergelassene Hausarztpraxis) suchen, zu dem die betroffenen Mitarbeitenden für die Blutabnahme geschickt werden können. Außerdem muss geklärt werden, in welchem Labor Delta-9-THC quantitativ bestimmt werden kann.
Quantitative Drogentests können prinzipiell auch aus Kapillarblut durchgeführt werden, was die Handhabung vor Ort vereinfachen dürfte.
Sonderfall: Ärztlich verordnetes Cannabis
Seit März 2017 kann bei verschiedenen schweren Erkrankungen, bei denen die üblichen Therapiemaßnahmen nicht ausreichen, auch Cannabis auf Rezept verordnet werden. Während bis März 2024 dazu noch Betäubungsmittel (BtM)-Rezepte erforderlich waren, können die Cannabisprodukte inzwischen auch auf den allgemeinen Kassenrezepten und Privatrezepten verordnet werden.
Von April 2017 bis März 2022 waren alle verordnenden Ärztinnen und Ärzte verpflichtet, einen ausführlichen Fragebogen zu Indikation, Verordnungsform und -dauer sowie zu Wirkungen und Nebenwirkungen auszufüllen. Im Rahmen dieser Berichtspflichten konnten 16.809 Datensätze ausgewertet werden, die auch Rückschluss auf das zu erwartende Nebenwirkungsspektrum eines legalen Konsums geben können (BfArM: Abschlussbericht Cannabis-Begleiterhebung 2022). Kurz gefasst ergab sich folgendes Bild:
Im betrieblichen Kontext stellt sich die Frage, ob Beschäftigte mit ärztlicher Cannabisverordnung weiterhin gemäß ihrer Qualifikation eingesetzt werden können, beispielsweise auch mit Fahr- und Steuertätigkeiten. Orientieren könnte man sich dazu an der Straßenverkehrsordnung (StVO): Hier gilt bei ärztlich verordnetem Cannabis und auch bei Opiatverschreibungen § 24a Absatz 2 Satz 3 StVO: Danach „handelt es sich nicht um eine Ordnungswidrigkeit, wenn ein Fahrzeug unter Wirkung eines berauschenden Mittels geführt wird, die Substanz aber aus der bestimmungsgemäßen Einnahme eines für einen konkreten Krankheitsfall verschriebenen Arzneimittels herrührt“. Fahrteilnehmende müssen selbst entscheiden, ob sie zum Zeitpunkt des Fahrtantritts fahrtüchtig sind.
In der betrieblichen Praxis kann bei bestehenden Zweifeln an der Eignung für Arbeitsaufgaben mit hohen Anforderungen an Konzentration und Reaktionsvermögen eine testpsychologische Diagnostik durchgeführt werden.▪
Interessenkonflikt: Die Autorinnen und Autoren geben an, dass keine Interessenkonflikte vorliegen.
Literatur
Aligbe P: Arbeitsschutz und das Cannabisgesetz. ASU Arbeitsmed Sozialmed Umweltmed 2024; 59: 312–316.
Arkell TR, Vinckenbosch F, Kevin RC, Theunissen EL, McGregor IS, Ramaekers JG: Effect of cannabidiol and Δ9-tetrahydrocannabinol on driving performance: a randomized clinical trial. JAMA 2020: 324; 2177–2186.
Backmund M et al.: Empfehlung der interdisziplinären Expertengruppe für die Festlegung eines THC-Grenzwertes im Straßenverkehr (31.3.2024). https://bmdv.bund.de/SharedDocs/DE/Anlage/K/cannabis-expertengruppe-lan… (abgerufen am 02.05.24).
Blätter A: Soziokulturelle Determinanten der Drogenwirkung. In: Dollinger B, Schmidt-Semisch H (Hrsg.): Sozialwissenschaftliche Suchtforschung. Die sozialwissenschaftlichen Seiten der Sucht. Wiesbaden: VS Verlag für Sozialwissenschaften, 2007, S. 83–96.
Brubacher JR, Chan H, Erdelyi S et al.: Cannabis use as a risk factor for causing motor vehicle crashes: A prospective study. Addiction 2019; 114: 1616–1626.
Bundesinstitut für Arzneimittel und Medizinprodukte: Abschlussbericht der Begleiterhebung nach § 31 Absatz 6 des Fünften Buches Sozialgesetzbuch zur Verschreibung und Anwendung von Cannabisarzneimitteln
https://www.bfarm.de/SharedDocs/Downloads/DE/Bundesopiumstelle/Cannabis… (abgerufen am 30.04.2024)
Bundesinstitut für Arzneimittel und Medizinprodukte: Abschlussbericht der Begleiterhebung nach § 31 Absatz 6 des Fünften Buches Sozialgesetzbuch zur Verschreibung und Anwendung von Cannabisarzneimitteln
https://www.bfarm.de/SharedDocs/Downloads/DE/Bundesopiumstelle/Cannabis… (abgerufen am 02.05.24).
Bundesministerium für Gesundheit: Ergebnisse der CaPRis-Studie Cannabis: Potential und Risiken. Eine wissenschaftliche Analyse. BMG_CaPris_A5_Info_web.pdf.
Bundesministerium für Gesundheit: Fragen und Antworten zum Cannabisgesetz. https://www.bundesgesundheitsministerium.de/themen/cannabis/faq-cannabi…
Bundesregierung: Eckpunktepapier der Bundesregierung zur Einführung einer kontrollierten Abgabe von Cannabis an Erwachsene zu Genusszwecken. https://www.bundesgesundheitsministerium.de/fileadmin/Dateien/3_Downloa…
BZgA – Bundeszentrale für gesundheitliche Aufklärung: Der Cannabiskonsum Jugendlicher und junger Erwachsener in Deutschland. Forschungsbericht 2022.
Deutsche Hauptstelle für Suchtfragen e.V.: Jahrbuch Sucht 2023. Lengerich: Pabst, 2023.
Deutsche Hauptstelle für Suchtfragen e.V.: Jahrbuch Sucht 2024. https://www.dhs.de/fileadmin/user_upload/pdf/Jahrbuch_Sucht/DHS_Jahrbuc…
Drummer OH, Gerostamoulos D, Di Rago M et al.: Odds of culpability associated with use of impairing drugs in injured drivers in Victoria, Australia. Accid Anal Prev 2020; 135: 105389.
Hartman RL, Brown TL, Milavetz G, Spurgin A, Gorelick DA, Gaffney G, Huestis MA: Con-trolled cannabis vaporizer administration: Blood and plasma cannabinoids with and with-out alcohol. Clin Chem 2015; 61: 850–869.
Hoch E, Friemel C, Schneider M: Cannabis: Potential und Risiko. Eine wissenschaftliche Bestandsaufnahme. Heidelberg: Springer, 2018.
Hoch E, Preuss U: Cannabis. München: LMV Verlag, 2024.
Huestis MA, Henningfield JE, Cone EJ (1992) Blood cannabinoids. II. Models for the prediction of time of marijuana exposure from plasma concentrations of delta 9-tetrahydrocanna-binol (THC) and 11-nor-9-carboxy-delta 9-tetrahydrocannabinol (THCCOOH). J Anal Toxicol 1992; 16: 283–290.
Irwin C, Iudakhina E, Desbrow B, McCartney D: Effects of acute alcohol consumption on measures of simulated driving: A systematic review and meta-analysis. Accid Anal Prev 2017; 102: 248–266.
Peng YW, Desapriya E, Chan HR, Brubacher J: Residual blood THC levels in frequent cannabis users after over four hours of abstinence: A systematic review. Drug Alcohol Depend 2020; 216: 108177.
Ramaekers JG, Moeller MR, van Ruitenbeek P, Theunissen EL, Schneider E, Kauert G: Cognition and motor control as a function of Delta9-THC concentration in serum and oral fluid: Limits of impairment. Drug Alcohol Depend 2006; 85: 114–122.
Solmi M, De Toffol M, Kim JY et al.: Balancing risks and benefits of cannabis use: umbrella review of meta-analyses of randomised controlled trials and observational studies BMJ 2023; 382: e072348 (Open Access: doi:10.1136/bmj-2022-072348).
Toennes SW, Auwärter V, Peters F, Thierauf-Emberger A: Stellungnahme zur Frage einer Änderung des Grenzwertes für D9-Tetrahydrocannabinol (THC) im Blutserum zur Feststellung des Vorliegens der Voraussetzungen des § 24a (2) StVG. Blutalkohol 2022; 59: 340–343.
Toennes SW, Wunder C, Paulke A, Verhoff MA: Wie relevant ist die Gefahr des Beweis-mittelverlustes bei Verzug der Blutentnahme? Schlussfolgerungen aus der Auswertung von Blutuntersuchungsergebnissen. Arch Kriminol 2015; 235: 73–79.
Wissenschaftliche Dienste: Legalisierung von Cannabis - Auswirkungen auf die Zahl der Konsumenten in ausgewählten Ländern, 2019. https://www.bundestag.de/re- source/blob/675688/4ba9aed6de8e9633685a1cdc2d823525/WD-9-072-19-pdf-data.pdf
Weitere Infos
Bundesinstitut für Arzneimittel und Medizinprodukte: Abschlussbericht der Begleiterhebung nach § 31 Absatz 6 des Fünften Buches Sozialgesetzbuch zur Verschreibung und Anwendung von Cannabisarzneimitteln
https://www.bfarm.de/SharedDocs/Downloads/DE/Bundesopiumstelle/Cannabis…
Bundesministerium für Gesundheit: Fragen und Antworten zum Cannabisgesetz
https://www.bundesgesundheitsministerium.de/themen/cannabis/faq-cannabi…
Deutsche Hauptstelle für Suchtfragen e.V.: Jahrbuch Sucht 2024
https://www.dhs.de/fileadmin/user_upload/pdf/Jahrbuch_Sucht/DHS_Jahrbuc…
Bundesregierung: Eckpunktepapier der Bundesregierung zur Einführung einer kontrollierten Abgabe von Cannabis an Erwachsene zu Genusszwecken
https://www.bundesgesundheitsministerium.de/fileadmin/Dateien/3_Downloa…

Foto: © Aliaksandr Siamko-stock.adobe.com
Kernaussagen
KOAUTORINNEN UND -AUTOREN
Prof. Dr. med. Irina Böckelmann, Dr. med. Sabine Darius, Wolfgang Fischmann, Prof. Dr. phil Britta Herbig, Dr. Thomas Muth, Dr. rer. medic. Roman Pauli, Amanda Voss, M.A., und Priv.-Doz. Dr. Tobias Weinmann
für die Arbeitsgruppe Psychische Gesundheit bei der Arbeit der DGAUM e.V.
Univ.-Prof. Dr. rer. soc. Jessica Lang
Institut und Lehrstuhl für Arbeits-, Sozial- und Umweltmedizin, RWTH Aachen